Muskelknuter på livmoren
Livmorknuter (myomer) er vanligvis ufarlige og gir lite symptomer. Men hos noen kan de forårsake smertefulle eller store menstruasjonsblødninger. Disse plagene avtar vanligvis etter overgangsalderen. Det finnes effektiv behandling for livmorknuter.
Symptomer
Mindre enn halvparten av alle kvinner med livmorknuter får symptomer. Men sitter livmorknutene spesielle steder i livmorveggen, eller blir store, kan de forårsake problemer som:
- store blødninger eller menstruasjonssmerter
- smerter eller trykkfølelse i magen
- at kvinnen ofte må på toalettet
- smerter under samleie
- problemer med å bli gravid (sjelden)
- spontanaborter
Henvisning og vurdering
Det er fastlegen eller din private gynekolog som henviser deg til utredning ved mistanke om muskelknuter på livmoren.
Utredning
Det er flere faktorer som avgjør hvor lang tid en utredningsfase vil vare. Om du har store plager og blødninger, kan utredningsfasen bli kortere fordi du vil prioriteres foran andre pasienter med mindre plager. Blir det nødvendig med flere undersøkelser som et ledd i din utredning, vil dette gjøre at utredningsfasen blir lengre. Til tider kan det være mange pasienter som venter på samme behandling, dette kan også påvirke ventetiden.
Undersøkelser
Det er vanlig å få innkalling til en undersøkelse på sykehuset før eventuell behandling starter. Du vil bli undersøkt av en lege som utfører en gynekologisk undersøkelse og tar vaginal ultralyd. Andre tilleggsundersøkelser kan være nødvendige for å bestemme hva slags behandling som vil være best for deg.
Før du kommer til undersøkelse
- Tenk igjennom hvilke plager du har og hvordan de hemmer deg i hverdagen.
- Hvis du er plaget med vaginale blødninger er det fint om du hver dag kan telle antall bind du bruker og beskrive hvor mye du blør.
- Hvis du har smerter, er det nyttig for oss å vite om du tar smertestillende og eventuelt hvor mye.
- Ta gjerne med en oversikt over dine faste medisiner og informer om eventuelle allergier.
Undersøkelser som kan være en del av utredningen
Behandling
Medisiner som behandling
Noen ganger kan livmorknuter bli behandlet med medisiner. Det er fornuftig å prøve ut ulike medisiner for å se om det kan hjelpe før operasjon blir et alternativ. Om livmorknutene dine skal behandles med medisin, er det ikke nødvendig å være innlagt på sykehus. Du vil da bli fulgt opp med legetime på poliklinikken for å se om medisinene har ønsket og tilstrekkelig effekt.
Operasjon som behandling
Dersom operasjon er den riktige behandlingen for deg, vil du bli kalt inn på nytt til operasjonsforberedelser. Du vil da få snakke med ansatte som er involvert i behandlingen du skal gjennom; det kan være sykepleier, lege, anestesilege eller fysioterapeut. Du vil få både skriftlig og muntlig informasjon om inngrepet, og du vil kunne stille spørsmål.
Det finnes ulike typer operasjoner som kan hjelpe. Noen operasjoner blir gjort som dagbehandling, og du kan reise hjem samme dag som operasjonen. Andre operasjoner krever innleggelse og overnatting på sykehus i 1–3 dager etter operasjonen.
Ulike typer operasjoner
En operasjon der en kun fjerner muskelknuter på livmoren heter myomektomi. Da beholder du livmoren og du kan fremdeles få barn. Ikke alle livmorknuter (myomer) er egnet for denne typen operasjon. Noen ganger kan muskelknuter ligge slik til at det ikke er mulig å fjerne bare muskelknuten. Da er andre operasjonsmetoder aktuelle:
- kikkhullskirurgi (laparoskopi)
- åpen kirurgi (laparotomi)
- reduksjon av livmorslimhinna (endometrieseksjon)
- embolisering
Samvalg
Når du har blitt syk eller har et helseproblem, finnes det ofte flere ulike muligheter for både undersøkelser og behandling. Her finner du samvalgsverktøy som kan hjelpe deg til å ta valget.
Oppfølging
Hvilken behandling du mottar, vil avgjøre ditt behov for oppfølging etter behandlingen. Ofte er det tilstrekkelig å bli fulgt opp av fastlegen eller din private gynekolog. Andre ganger vil du få en innkalling til time på sykehuset for å bli sett på av en spesialist. Legen som behandler deg, vil bestemme hvordan du skal følges opp etter avsluttet behandling.
I tiden etter operasjonen er det viktig at du tilpasser aktiviteten etter hvordan kroppen fungerer. Her får du en oversikt over hensyn en må ta etter de ulike operasjonene:
Vær oppmerksom
Ved kikkhullsoperasjon eller åpen kirurgi, ta direkte kontakt med sykehuset på avdelingen som opererte deg dersom:
- du har feber over 38 grader
- operasjonssåret ser rødt og hovent ut
- du har smerter som ikke lar seg lindre av smertestillende medisin
- du får smerter/hevelse i bena eller svært tung pust
- det blør gjennom flere ganger om dagen
Ved reduksjon av livmorslimhinnen: Ta kontakt med lege dersom du får utflod kombinert med sterke smerter og feber over 38 grader.
Kontakt
Bodø, sentrum
Kvinneklinikken
Ventetid: 8 - 28 uker
Ventetid: 8 - 28 uker
Kontakt Kvinneklinikken
Bodø, sentrum
Parkveien 95
8005 Bodø

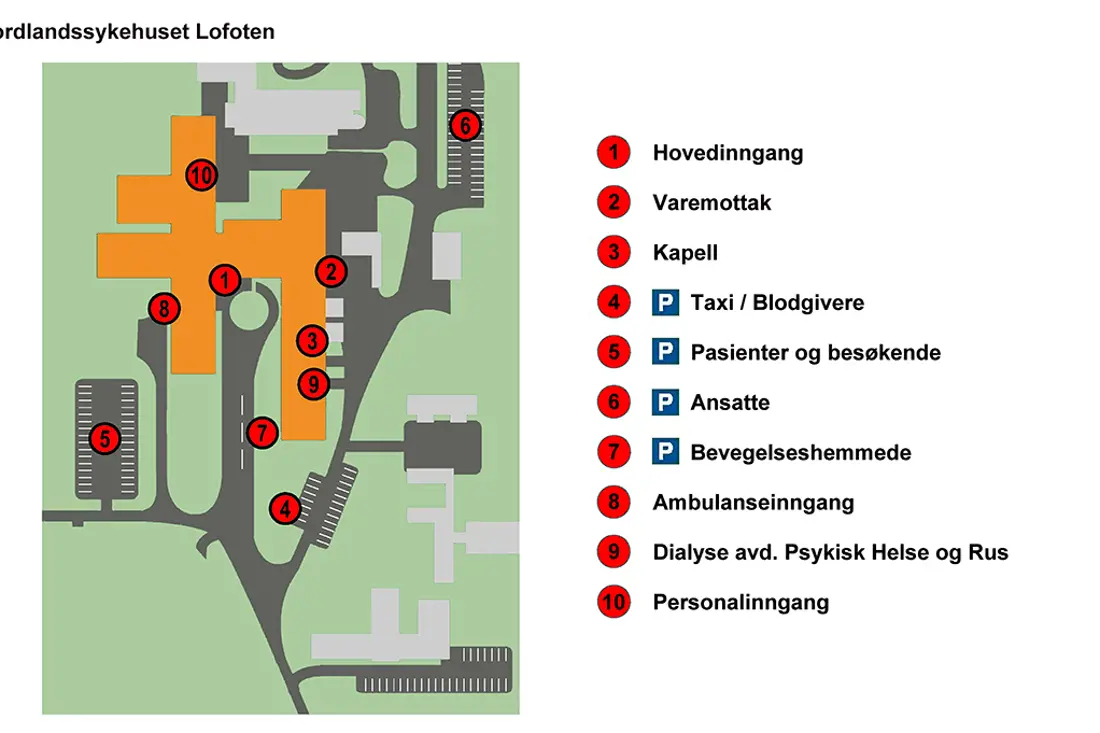
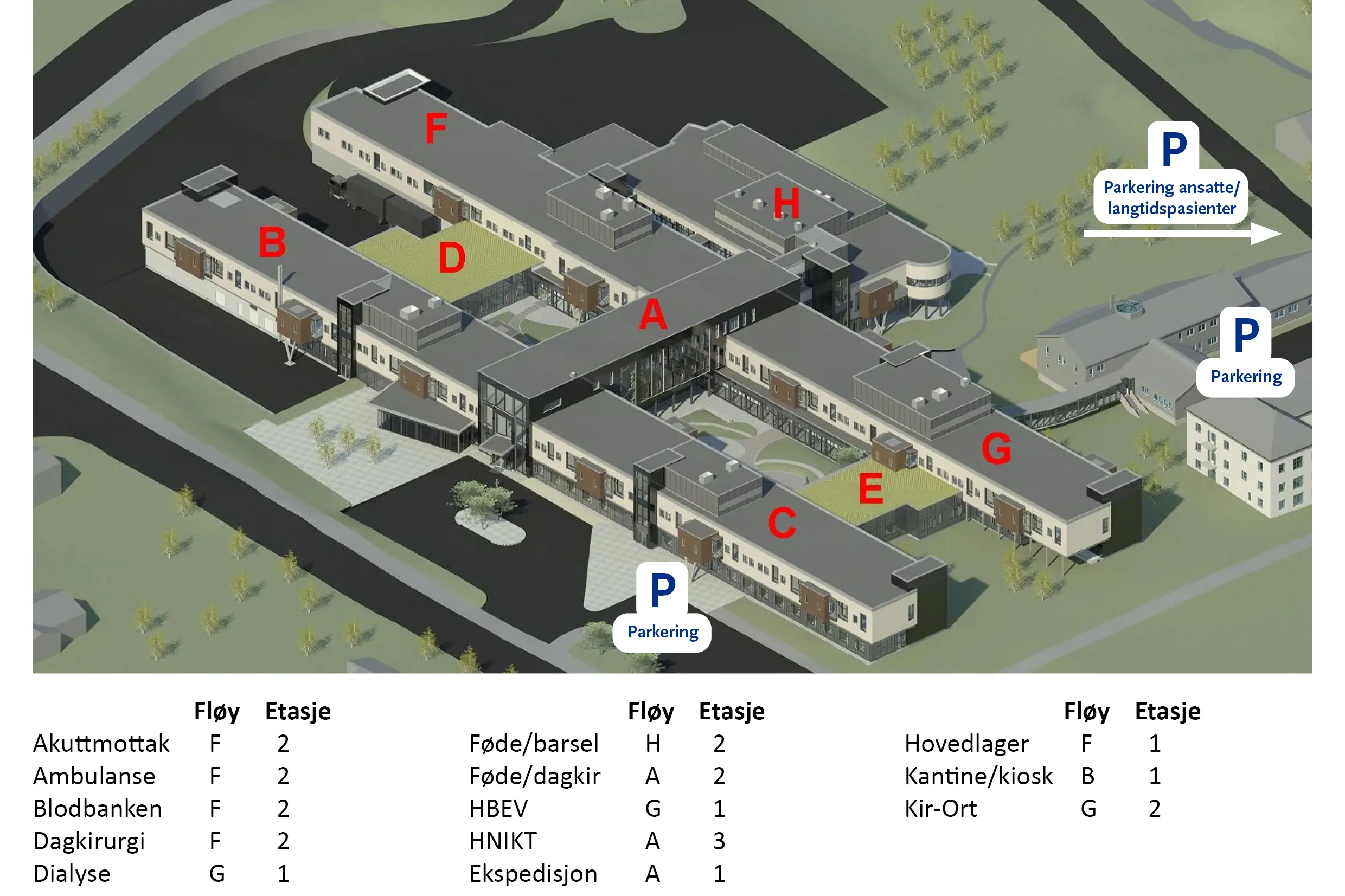
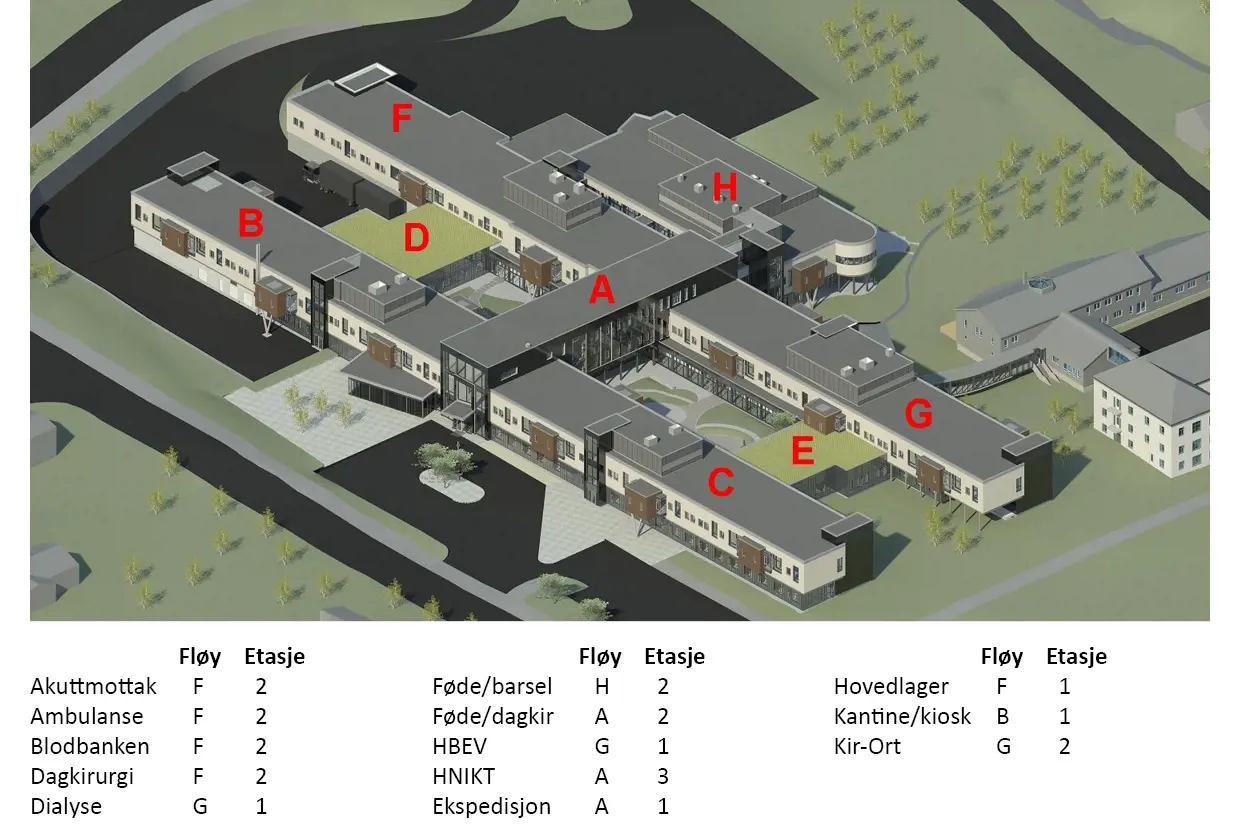
Lofoten, Gravdal
Sykehusbakken 23
8372 Gravdal

Vesterålen, Stokmarknes
Ivar Bergsmoes gate 3
8450 Stokmarknes
Transport
Ventetid
Praktisk informasjon
Kurs
- EndometriosekursTo dagers lærings- og mestringskurs for deg som har fått påvist Endometriose ved ultralyd eller kirurgi. Du er velkommen til å ha med en nær pårørende.Endometriosekurs29.oktober2025Flere datoer